A pressão alta é uma condição comum na terceira idade e, muitas vezes, pode passar despercebida. Mesmo sem sintomas claros em alguns casos, ela pode trazer riscos importantes para a saúde. Por isso, reconhecer os sinais de alerta é fundamental para evitar complicações.

A pressão alta, também chamada de hipertensão arterial, é uma condição em que os níveis de pressão do sangue nas artérias permanecem elevados de forma contínua. Com o envelhecimento, é comum que ocorram alterações nos vasos sanguíneos, como perda de elasticidade, o que favorece essa condição.
Apesar de ser frequentemente silenciosa, a hipertensão pode causar danos progressivos ao organismo quando não controlada, afetando órgãos como coração, cérebro e rins. Em casos de pressão alta em idosos, esses riscos podem ser ainda mais relevantes, especialmente quando associados a outras condições de saúde.
Neste artigo, você vai entender quais são os principais sinais de alerta da pressão alta em idosos, por que eles merecem atenção e como identificar a necessidade de acompanhamento médico. Continue a leitura para saber mais!
A hipertensão arterial aumenta a força do sangue contra as paredes das artérias. Isso exige maior esforço do coração e pode levar ao desgaste dos vasos sanguíneos. Com o avanço da idade, as artérias tendem a se tornar mais rígidas e menos elásticas, o que dificulta a circulação do sangue e contribui para o aumento da pressão.
Além disso, fatores como sedentarismo, alimentação inadequada, excesso de sal, sobrepeso e histórico familiar também influenciam o quadro. Por esse motivo, a pressão alta é uma das condições crônicas mais frequentes na população idosa e requer acompanhamento contínuo.
Embora muitas pessoas com hipertensão não apresentem sintomas evidentes, alguns sinais podem surgir, especialmente quando os níveis de pressão estão muito elevados ou descompensados.
Entre os principais sinais de alerta estão:
É importante destacar que esses sintomas não são exclusivos da pressão alta e podem estar associados a outras condições. No entanto, quando aparecem com frequência, devem ser investigados. Em idosos, a atenção deve ser redobrada, já que a hipertensão pode evoluir de forma silenciosa e aumentar o risco de eventos mais graves.
Quando não tratada adequadamente, a hipertensão pode causar complicações importantes ao longo do tempo. Os principais riscos incluem:
No caso da pressão alta em idosos, esses eventos podem ter um impacto ainda maior, comprometendo a autonomia e a qualidade de vida. Sendo assim, o controle adequado da pressão arterial é essencial.
A avaliação médica deve ser considerada sempre que houver suspeita de pressão alta em idosos ou presença de sinais de alerta. Contudo, mesmo na ausência de sintomas, é recomendado que pessoas na terceira idade realizem medições regulares da pressão arterial.
O diagnóstico da hipertensão é feito por meio da aferição em diferentes momentos, podendo ser complementado por exames laboratoriais e avaliação clínica. O acompanhamento médico permite orientar o tratamento adequado, que pode incluir mudanças no estilo de vida e, quando necessário, o uso de medicamentos.
A pressão alta em idosos é uma condição comum, mas que exige atenção constante. Mesmo quando silenciosa, pode causar complicações graves se não for controlada. Reconhecer os sinais de alerta, monitorar a pressão regularmente e manter o acompanhamento médico são atitudes fundamentais para preservar a saúde e a qualidade de vida na terceira idade.
A pressão alta no idoso é causada principalmente pelo envelhecimento dos vasos sanguíneos, que se tornam mais rígidos. Fatores como excesso de sal, sedentarismo, sobrepeso, estresse e histórico familiar também contribuem.
Na maioria dos casos, não há sintomas. Quando presentes, podem incluir dor de cabeça, tontura, visão embaçada, falta de ar e palpitações.
Sim. A hipertensão é frequentemente silenciosa e pode evoluir por anos sem causar sintomas, sendo identificada apenas em medições de rotina.
Ela é considerada perigosa quando está muito elevada ou descontrolada, aumentando o risco de complicações como AVC, infarto, insuficiência cardíaca e problemas renais.
O controle da hipertensão envolve alimentação com menos sal, prática de atividade física, controle do peso, redução do estresse e uso de medicamentos, quando prescritos pelo médico.
O intestino exerce um papel muito mais amplo do que apenas participar da digestão. Cada vez mais entende-se que ele também está diretamente ligado ao funcionamento do sistema imunológico. Por isso, cuidar da saúde intestinal pode ser uma das formas mais importantes de fortalecer as defesas do organismo.

A relação entre saúde intestinal e imunidade tem sido cada vez mais estudada pela medicina. O intestino abriga trilhões de microrganismos que formam a chamada microbiota intestinal, um ecossistema complexo que participa de diversas funções do organismo.
Além de auxiliar na digestão e na absorção de nutrientes, o intestino também desempenha um papel importante na regulação do sistema imunológico. Grande parte das células de defesa do corpo está localizada na região intestinal, onde ocorre um contato constante com microrganismos, substâncias alimentares e possíveis agentes infecciosos.
Quando esse sistema funciona de forma equilibrada, ele contribui para proteger o organismo contra infecções e inflamações. Neste artigo, você vai entender qual é a relação entre saúde intestinal e imunidade, como a microbiota influencia esse processo e quais cuidados podem ajudar a manter o intestino saudável. Acompanhe!
O intestino é considerado um dos principais centros de atividade do sistema imunológico. Estima-se que cerca de 70% das células de defesa do organismo estejam associadas ao sistema digestivo, principalmente na mucosa intestinal.
Essa região funciona como uma espécie de barreira que separa o interior do corpo do ambiente externo. Todos os dias, o intestino entra em contato com alimentos, microrganismos e substâncias diversas. Por isso, ele precisa identificar o que é seguro para o organismo e o que representa risco.
A microbiota intestinal desempenha um papel fundamental nesse processo. Os microrganismos benéficos ajudam a estimular o sistema imunológico de forma equilibrada, contribuindo para a produção de células de defesa e para o controle de processos inflamatórios.
Além disso, algumas bactérias intestinais produzem substâncias que fortalecem a barreira intestinal e ajudam a impedir a entrada de agentes patogênicos no organismo.
Quando ocorre um desequilíbrio na microbiota intestinal, surge uma condição conhecida como disbiose intestinal. Nela, há redução das bactérias benéficas e aumento de microrganismos potencialmente prejudiciais.
A disbiose pode estar associada a diversos fatores, como alimentação inadequada, uso frequente de antibióticos, estresse crônico, sedentarismo e alterações hormonais.
Esse desequilíbrio pode comprometer a função de barreira do intestino e alterar a resposta imunológica do organismo. Como consequência, podem surgir sintomas digestivos, como distensão abdominal, gases e alterações no funcionamento intestinal.
Além disso, a disbiose também pode estar relacionada ao aumento de processos inflamatórios e à maior suscetibilidade a infecções. Portanto, manter o equilíbrio da microbiota intestinal é considerado um aspecto importante para a saúde geral e para o funcionamento adequado do sistema imunológico.
Cuidar da saúde intestinal envolve a adoção de hábitos que favoreçam o equilíbrio da microbiota e o bom funcionamento do sistema digestivo. Uma das principais medidas é manter uma alimentação equilibrada, rica em fibras, frutas, vegetais, grãos integrais e alimentos que contribuem para o crescimento de bactérias benéficas no intestino.
Alimentos fermentados, como iogurtes naturais e outros produtos que contêm microrganismos vivos, também podem ajudar a manter a microbiota saudável. É importante evitar o consumo excessivo de ultraprocessados, ricos em açúcares e gorduras, que podem desequilibrar a flora intestinal.
Além da alimentação, hábitos como prática regular de atividade física, boa qualidade de sono e controle do estresse também contribuem para o funcionamento adequado do intestino. O uso de medicamentos, especialmente antibióticos, deve sempre ter orientação médica, já que esses medicamentos podem alterar temporariamente a microbiota intestinal.
A saúde intestinal e a imunidade estão profundamente conectadas. Um intestino equilibrado contribui para o funcionamento adequado do sistema imunológico e para a proteção do organismo contra diversos agentes infecciosos. Por isso, cuidar da alimentação, do estilo de vida e do equilíbrio da microbiota intestinal é uma forma importante de promover saúde e fortalecer as defesas naturais do corpo.
É o bom funcionamento do intestino associado ao equilíbrio da microbiota intestinal, conjunto de bactérias que vivem nesse órgão e participam da digestão, da absorção de nutrientes e da defesa do organismo.
Grande parte do sistema imunológico está ligada ao intestino. Quando a microbiota intestinal está equilibrada, ela ajuda a regular as respostas de defesa do organismo contra vírus, bactérias e outros agentes.
Alimentos ricos em fibras, como frutas, verduras, legumes e grãos integrais, além de alimentos fermentados, como iogurte natural e kefir, que ajudam a manter o equilíbrio da microbiota intestinal.
Sim. Sintomas como constipação, diarreia, gases e inchaço abdominal frequente podem indicar desequilíbrio da microbiota ou alterações no funcionamento intestinal.
Sinais como gases excessivos, distensão abdominal, alterações no ritmo intestinal e desconforto digestivo frequente podem indicar desequilíbrio intestinal e devem ser avaliados por um médico.
A osteoporose é uma das condições de saúde que mais preocupam na terceira idade. Muitas vezes silenciosa, ela pode comprometer a autonomia e aumentar o risco de fraturas que impactam diretamente a qualidade de vida do idoso. Por isso, entender como prevenir e tratar o problema com segurança é fundamental para envelhecer com mais saúde.

A osteoporose é uma doença caracterizada pela redução da densidade e da qualidade dos ossos, tornando a estrutura óssea mais frágil e suscetível a fraturas. Esse processo ocorre quando o organismo passa a perder massa óssea de forma mais rápida do que consegue repô-la, algo que se torna mais comum com o avanço da idade.
Embora possa se desenvolver ao longo de muitos anos sem causar sintomas evidentes, a osteoporose em idosos costuma se manifestar quando surgem fraturas, especialmente em regiões como coluna, quadril e punhos. Essas complicações podem impactar significativamente a mobilidade, a independência e a qualidade de vida.
Por isso, a prevenção e o tratamento adequado são medidas essenciais para reduzir riscos e preservar a saúde óssea ao longo do envelhecimento. Continue a leitura para saber mais!
O diagnóstico da osteoporose envolve a combinação de avaliação clínica, análise de fatores de risco e exames específicos para medir a densidade dos ossos. Durante a consulta médica, o profissional investiga o histórico de saúde do paciente, incluindo:
Fatores como sedentarismo, tabagismo, consumo excessivo de álcool e baixa ingestão de cálcio também são considerados.
O exame mais utilizado para confirmar o diagnóstico é a densitometria óssea, que mede a densidade mineral dos ossos e permite identificar se há perda óssea significativa. Esse exame é rápido, indolor e amplamente utilizado para avaliar o risco de fraturas.
Em alguns casos, o médico também pode solicitar exames laboratoriais para investigar possíveis alterações hormonais ou metabólicas que contribuam para a perda óssea.
A identificação precoce da osteoporose é importante porque permite iniciar o tratamento antes que ocorram complicações. Isso em especial no caso das fraturas que podem comprometer a mobilidade e a qualidade de vida do paciente.
O tratamento da osteoporose em idosos tem como principal objetivo reduzir o risco de fraturas, preservar a massa óssea e melhorar a qualidade de vida do paciente. Para isso, geralmente é necessário combinar diferentes abordagens terapêuticas.
Uma das medidas iniciais envolve a suplementação de cálcio e vitamina D, nutrientes essenciais para a manutenção da saúde óssea. A vitamina D, em particular, é fundamental para a absorção adequada do cálcio pelo organismo.
Além disso, existem medicamentos específicos para osteoporose que atuam reduzindo a perda óssea ou estimulando a formação de novo tecido. A escolha do medicamento depende de fatores como idade, gravidade da doença, risco de fraturas e presença de outras condições de saúde.
Outro aspecto importante do tratamento envolve mudanças no estilo de vida, especialmente a prática regular de exercícios físicos orientados, que ajudam a fortalecer os ossos e melhorar o equilíbrio, reduzindo o risco de quedas.
A prevenção da osteoporose envolve um conjunto de hábitos que contribuem para manter a saúde óssea ao longo da vida, mas que se tornam ainda mais importantes na terceira idade.
Uma alimentação equilibrada, rica em cálcio, vitamina D e proteínas, é fundamental para a manutenção da estrutura óssea. Alimentos como leite e derivados, vegetais verdes escuros e peixes podem contribuir para atingir as necessidades nutricionais.
A exposição moderada ao sol também é importante para estimular a produção de vitamina D pelo organismo. A prática regular de atividade física também é uma medida preventiva, especialmente exercícios que envolvam sustentação de peso, fortalecimento muscular e equilíbrio.
Além disso, deve-se evitar o tabagismo e moderar o consumo de álcool. Realizar acompanhamento médico periódico é essencial para identificar precocemente possíveis alterações na saúde dos ossos.
A osteoporose em idosos é uma condição comum, mas que pode ser controlada quando identificada precocemente e tratada de forma adequada. O acompanhamento médico e a adoção de hábitos saudáveis são fundamentais para reduzir o risco de fraturas e preservar a qualidade de vida. Com prevenção e tratamento seguro, é possível envelhecer com mais autonomia e saúde.
A osteoporose em idosos é causada principalmente pela perda natural de massa óssea com o envelhecimento. Fatores como alterações hormonais, baixa ingestão de cálcio e vitamina D, sedentarismo, tabagismo e histórico familiar podem contribuir para o desenvolvimento da doença.
Na maioria dos casos, a osteoporose não causa sintomas no início. Muitas vezes, ela só é percebida após fraturas, especialmente em regiões como coluna, quadril e punho. Dor nas costas, perda de altura e postura curvada também podem ocorrer em estágios mais avançados.
Sim. O tratamento da osteoporose em idosos pode incluir suplementação de cálcio e vitamina D, medicamentos específicos para fortalecer os ossos, prática de exercícios físicos e acompanhamento médico.
A prevenção envolve alimentação rica em cálcio e vitamina D, prática regular de atividade física, exposição moderada ao sol, evitar tabagismo e consumo excessivo de álcool, além de fazer acompanhamento médico periódico.
A osteoporose pode ser diagnosticada e tratada por médicos como geriatras, endocrinologistas ou reumatologistas, que avaliam a saúde óssea e indicam o tratamento mais adequado para cada paciente.
A alimentação ganha ainda mais importância durante o envelhecimento. Na terceira idade, as necessidades nutricionais mudam e influenciam diretamente a energia, a imunidade, a força muscular e a prevenção de doenças. Então, a nutrologia para idosos vem como aliada para orientar escolhas alimentares que favorecem o bem-estar e a qualidade de vida.

Com o avanço da idade, o organismo passa por diversas transformações naturais que impactam o metabolismo, a absorção de nutrientes e a composição corporal. Mudanças no apetite, na digestão e na percepção do sabor dos alimentos podem influenciar diretamente a nutrição dos idosos.
A nutrologia, especialidade médica que estuda a relação entre alimentação, metabolismo e saúde, contribui para identificar deficiências nutricionais e orientar estratégias que promovem equilíbrio e prevenção de doenças.
Neste texto, você vai entender como a nutrologia para idosos pode transformar a saúde na terceira idade, quais cuidados alimentares são essenciais e como a nutrição adequada contribui para um envelhecimento mais saudável. Acompanhe!
A nutrologia é uma especialidade médica focada na prevenção, diagnóstico e tratamento de doenças relacionadas à nutrição. Diferente de orientações alimentares gerais, ela avalia o organismo de forma individualizada, considerando histórico clínico, exames laboratoriais, hábitos de vida e necessidades específicas de cada paciente.
Na terceira idade, esse acompanhamento se torna ainda mais relevante porque o corpo passa a absorver nutrientes de maneira diferente. Além disso, condições como perda de massa muscular, osteoporose, doenças cardiovasculares e alterações metabólicas podem estar relacionadas à alimentação inadequada.
O acompanhamento nutrólogo permite identificar deficiências nutricionais precocemente, ajustar a dieta e, quando necessário, orientar suplementação, sempre com base em avaliação médica.
Uma alimentação equilibrada contribui para diversos aspectos da saúde do idoso. Veja quais são eles para entender a importância da nutrologia para idosos.
O consumo adequado de proteínas ajuda a prevenir a sarcopenia, que é a perda progressiva de massa muscular, comum no envelhecimento. A manutenção dos músculos é essencial para mobilidade, equilíbrio e prevenção de quedas.
Além disso, nutrientes como cálcio, vitamina D e magnésio são fundamentais para preservar a densidade óssea. Assim, eles reduzem o risco de osteoporose e fraturas.
Uma dieta equilibrada auxilia no controle da glicose, colesterol e pressão arterial. Dessa forma, é possível minimizar o risco de diabetes, doenças cardiovasculares e outros problemas crônicos em idosos.
Vitaminas e minerais, como vitamina C, zinco e selênio, ajudam a manter o sistema imunológico mais eficiente. Esses nutrientes contribuem para reduzir a vulnerabilidade a infecções.
Já os nutrientes presentes em peixes, oleaginosas, frutas e vegetais promovem a proteção cerebral. Portanto, exercem um papel importante na prevenção do declínio cognitivo.
Muitos idosos enfrentam dificuldades que interferem na alimentação adequada. Alterações no paladar e no olfato podem reduzir o interesse pelos alimentos. Problemas dentários ou dificuldades para mastigar também podem limitar o consumo de determinados nutrientes.
Outro fator comum é a redução do apetite, que costuma levar à ingestão insuficiente de calorias e proteínas. Além disso, o uso de múltiplos medicamentos tende a interferir na absorção de nutrientes ou provocar efeitos colaterais que impactam a alimentação.
Por isso, o acompanhamento médico e nutricional permite adaptar a dieta de acordo com as necessidades e limitações individuais. Daí a importância da nutrologia para idosos.
A nutrologia para idosos atua promovendo uma alimentação personalizada, baseada nas necessidades metabólicas e clínicas de cada pessoa. O tratamento pode incluir ajustes alimentares, orientação sobre hábitos saudáveis e avaliação da necessidade de suplementação.
Além de tratar deficiências nutricionais, essa abordagem contribui para aumentar a disposição, melhorar a função cognitiva, fortalecer a imunidade e preservar a autonomia do idoso. O cuidado nutricional também favorece a recuperação em casos de doenças e melhora a resposta do organismo a tratamentos médicos.
A nutrologia para idosos desempenha um papel essencial na promoção da saúde dessas pessoas, ajudando a prevenir doenças e preservar a autonomia. Uma alimentação equilibrada, acompanhada por avaliação médica, contribui para manter energia, força e bem-estar, promovendo mais qualidade de vida ao longo dos anos.
É o acompanhamento médico voltado para avaliar e orientar a alimentação na terceira idade, prevenindo deficiências nutricionais e auxiliando no tratamento de doenças relacionadas à nutrição.
Porque o organismo passa por mudanças que afetam o metabolismo, a absorção de nutrientes, o apetite e a composição corporal, exigindo adaptações na dieta.
Proteínas, cálcio, vitamina D, vitaminas do complexo B, fibras, antioxidantes e minerais como zinco e magnésio são essenciais para manter a saúde geral.
Sim. Uma alimentação orientada pode reduzir o risco de doenças cardiovasculares, diabetes, osteoporose, perda muscular e declínio cognitivo.
Sim. O nutrólogo avalia cada paciente de forma individual, considerando histórico de saúde, exames e necessidades específicas para orientar a alimentação adequada.
A ansiedade em idosos é frequentemente negligenciada ou confundida com “coisas da idade”. Mas ela representa um importante fator que pode afetar tanto a saúde física quanto a cognição dos idosos. Com o envelhecimento da população, entender essa condição e como ela se manifesta é essencial para promover bem-estar e qualidade de vida.

A ansiedade é uma resposta natural do corpo ao estresse e a situações percebidas como ameaçadoras. Porém, quando seus sintomas se tornam intensos, persistentes ou desproporcionais à situação, isso pode configurar um transtorno que interfere no dia a dia, inclusive na vida de pessoas mais velhas.
Estudos mostram que sintomas de ansiedade em idoso estão presentes em uma proporção significativa dessa população em todo o mundo. A prevalência chega a cerca de 28% dos idosos em estimativas globais, quando considerados sintomas ansiosos em geral.
Além disso, mesmo quando não há um transtorno formal diagnosticado, a ansiedade pode se intensificar em contextos de isolamento social, perda de entes queridos, doenças crônicas ou limitações físicas, afetando atividades cotidianas e a percepção de bem-estar.
Neste artigo, você vai entender o que é a ansiedade em idosos, como ela se manifesta, quais são suas possíveis complicações e por que identificar os sinais precocemente é tão importante. Confira!
A ansiedade é uma reação emocional caracterizada por preocupação, medo ou apreensão persistentes que podem surgir em resposta a situações reais ou previstas. Em idosos, ela pode se manifestar de formas menos óbvias do que em pessoas mais jovens. Muitas vezes, é confundida com sintomas de outras condições ou simplesmente atribuída ao envelhecimento.
Embora os transtornos de ansiedade, como o transtorno de ansiedade generalizada (TAG), fobias e ataques de pânico, sejam menos estudados especificamente na terceira idade, evidências sugerem que eles afetam milhões de pessoas idosas.
Os sintomas de ansiedade em idosos podem incluir:
Esses sinais podem ser confundidos com sintomas de outras doenças ou atribuídos ao envelhecimento. Por isso, é essencial uma avaliação cuidadosa por um profissional de saúde.
A ansiedade em idosos não afeta apenas o humor. Ela está associada a repercussões claras na saúde física e no funcionamento cognitivo.
A presença contínua de ansiedade está ligada a sintomas físicos como alterações no sono, problemas gastrointestinais, dores musculares e distúrbios do ritmo cardíaco. Em casos mais graves ou prolongados, pode também estar associada a maior risco de doenças cardiovasculares e piora de condições crônicas existentes.
O problema ainda interfere na atenção, memória e raciocínio. Em idosos com comprometimento cognitivo ou demência, a ansiedade pode agravar sintomas comportamentais, aumentar a agitação e reduzir a capacidade de realizar tarefas cotidianas.
Além disso, a ansiedade em idosos frequentemente coexiste com outras condições, como depressão, doenças cardiovasculares, dores crônicas e distúrbios do sono. Todos eles são capazes de agravar os sintomas ansiosos e criar um ciclo de sofrimento físico e emocional.
Essa sobreposição pode tornar o diagnóstico e o tratamento mais desafiadores, exigindo um olhar holístico por parte da equipe de saúde. Reconhecer os primeiros sinais pode fazer toda a diferença para melhorar o bem-estar, promover uma rotina mais equilibrada e garantir uma melhor qualidade de vida nessa fase.
A ansiedade na terceira idade é uma condição real e impactante, com efeitos significativos tanto na saúde física quanto na cognição. Muitas vezes, é negligenciada por estereótipos sobre envelhecimento, mas requer atenção cuidadosa e acompanhamento profissional para evitar comorbidades e complicações.
É uma condição em que preocupações, medos ou tensões se tornam frequentes e intensos, a ponto de interferirem no bem-estar e na rotina da pessoa idosa.
Preocupação excessiva, irritabilidade, tensão muscular, alterações do sono, cansaço constante, palpitações e dificuldade de concentração.
Sim. Ela pode contribuir para insônia, dores no corpo, problemas gastrointestinais, piora de doenças crônicas e maior sobrecarga cardiovascular.
Pode. A ansiedade interfere na atenção e na concentração, o que impacta a memória e o raciocínio, além de poder agravar quadros de declínio cognitivo.
O tratamento pode incluir psicoterapia, mudanças no estilo de vida, fortalecimento do convívio social e, quando necessário, uso de medicação com acompanhamento médico. O cuidado é sempre individualizado.
Com o passar dos anos, muitas pessoas percebem que o corpo responde de forma diferente. O peso aumenta com mais facilidade, a disposição diminui e hábitos que antes funcionavam já não trazem os mesmos resultados. Essas mudanças costumam estar ligadas ao metabolismo, que tende a ficar mais lento após os 50 anos.

Com o avanço da idade, é comum perceber mudanças no corpo que vão além da aparência física. Após os 50 anos, muitas pessoas relatam mais dificuldade para manter o peso, menor disposição e sensação de que o organismo funciona em um ritmo diferente.
Essas percepções estão diretamente relacionadas ao metabolismo lento, pois ele passa por transformações naturais ao longo do envelhecimento. Entender por que isso acontece é o primeiro passo para lidar melhor com o corpo nessa fase da vida.
Neste texto, você vai entender por que o metabolismo tende a ficar mais lento após os 50, quais sintomas costumam surgir, as opções de tratamento que existem e o que pode ser feito para minimizar esses efeitos e preservar a saúde. Boa leitura!
O metabolismo lento acontece, principalmente, devido a mudanças fisiológicas naturais do envelhecimento. Uma das mais importantes é a perda progressiva de massa muscular, chamada de sarcopenia. Como os músculos consomem mais energia do que o tecido adiposo, a redução deles faz com que o corpo gaste menos calorias em repouso.
Além disso, o organismo passa a ter uma resposta metabólica menos eficiente, com alterações no uso da glicose e das gorduras. Isso favorece o ganho de peso e o acúmulo de gordura abdominal.
Os sinais mais comuns incluem ganho de peso, mesmo sem grandes mudanças na alimentação, redução da disposição física, fadiga frequente e maior dificuldade para emagrecer. Também podem surgir alterações no controle da glicose, aumento do colesterol e sensação de inchaço.
Em alguns casos, a pessoa percebe perda de força muscular, menor resistência física e mais lentidão na recuperação após esforços. Tudo isso impacta diretamente a rotina e a qualidade de vida.
As mudanças hormonais exercem influência direta sobre o metabolismo. Nas mulheres, a queda do estrogênio durante a menopausa favorece o acúmulo de gordura e dificulta a manutenção da massa muscular.
Nos homens, a redução gradual da testosterona também contribui para perda muscular e menor gasto energético. Mas essas alterações não ocorrem de forma isolada e costumam se somar a outros fatores, como sedentarismo e estresse, potencializando o metabolismo mais lento.
O tratamento para metabolismo lento envolve principalmente ajustes no estilo de vida, aliados ao acompanhamento médico. A prática regular de atividade física, com foco em exercícios de força, é uma das estratégias mais eficazes para estimular o metabolismo e preservar a massa muscular.
A alimentação equilibrada, rica em proteínas, fibras e nutrientes, ajuda a manter o controle glicêmico e o funcionamento metabólico. Em alguns casos, o médico pode avaliar a necessidade de investigar alterações hormonais ou metabólicas específicas e indicar abordagens individualizadas.
Embora o envelhecimento seja inevitável, seus impactos no metabolismo podem ser reduzidos. Manter-se fisicamente ativo, cuidar da alimentação, dormir bem e controlar o estresse são atitudes fundamentais.
Além disso, realizar exames periódicos permite identificar alterações precoces e agir antes que elas comprometam a saúde. Pequenas mudanças consistentes fazem uma grande diferença ao longo dos anos.
O metabolismo lento realmente tende a se manifestar após os 50 anos, mas isso não significa perda de controle sobre o próprio corpo. Com hábitos adequados, acompanhamento profissional e atenção às mudanças naturais do envelhecimento, é possível manter energia, saúde e qualidade de vida por mais tempo.
Saiba mais: O que é ozônio e qual sua aplicação na geriatria?
O metabolismo fica lento após os 50 anos por causa da perda de massa muscular, alterações hormonais e mudanças no estilo de vida ao longo dos anos.
Sim. Menos músculo significa menor gasto de energia, o que desacelera o metabolismo.
A redução da atividade física contribui bastante, mas não é o único fator envolvido no metabolismo lento.
Sim. Mudanças hormonais afetam o gasto energético e a distribuição de gordura no corpo.
A genética influencia, mas hábitos de vida têm grande impacto e podem melhorar o metabolismo.
As dores somáticas afetam músculos, articulações e outras estruturas do corpo. Quando não são cuidadas de forma adequada, elas podem comprometer o bem-estar físico, emocional e a rotina diária. Mas a medicina integrativa surge como uma abordagem que amplia o olhar sobre a dor, unindo tratamentos convencionais e terapias complementares.
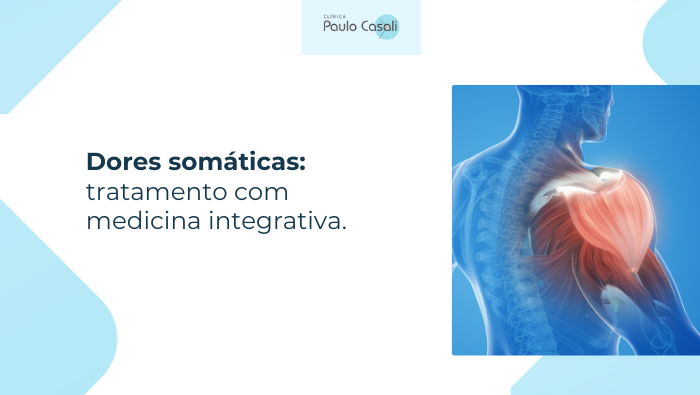
Nem sempre a dor está relacionada apenas a uma lesão ou problema físico isolado. Fatores como estresse, tensão emocional, hábitos de vida e sobrecarga do dia a dia também influenciam a forma como o corpo manifesta o desconforto. É dessa forma que surgem as dores somáticas.
Compreender o que elas são e como se desenvolvem é essencial para um tratamento mais eficaz. Ao integrar diferentes abordagens terapêuticas, a medicina integrativa visa aliviar esse tipo de dor, tratar suas causas e promover equilíbrio, ajudando o paciente a recuperar a qualidade de vida de forma mais duradoura.
Neste artigo você vai entender como a medicina integrativa é utilizada no tratamento de dores somáticas. Continue lendo e conheça essa abordagem.
As dores somáticas são aquelas que se originam nos tecidos do corpo, como músculos, ossos, articulações, ligamentos e pele. Elas costumam ser bem localizadas e descritas como pontadas, peso, queimação ou sensibilidade ao toque.
Então, diferentemente das dores viscerais, que vêm dos órgãos internos, as dores somáticas estão ligadas ao sistema musculoesquelético. Elas podem surgir por diversas razões, incluindo:
Além disso, fatores emocionais como estresse, ansiedade e tensão crônica também podem intensificar ou até desencadear dores somáticas. Assim, são condições que criam um ciclo difícil de romper.
Quando não tratadas adequadamente, essas dores podem se tornar crônicas. Nesse caso, interferem no sono, no humor, na produtividade e na capacidade de realizar atividades simples do dia a dia.
As dores somáticas geralmente aparecem como um sinal de alerta do corpo. Elas indicam que algo não está funcionando como deveria, seja um desequilíbrio muscular, um processo inflamatório ou uma sobrecarga física repetitiva.
No entanto, o corpo não funciona de forma isolada. O estresse constante, por exemplo, mantém os músculos em estado de contração prolongada, favorecendo dores cervicais, lombares e tensionais. Da mesma forma, alterações emocionais podem modificar a percepção da dor, tornando-a mais intensa e persistente.
Por isso, compreender a origem da dor vai além de identificar apenas o local afetado. É preciso avaliar hábitos, rotina, saúde emocional e estilo de vida.
A medicina integrativa propõe um cuidado mais amplo, que considera o paciente como um todo: corpo, mente e contexto de vida. Ela não substitui a medicina convencional, mas atua de forma complementar, potencializando os resultados do tratamento.
No caso das dores somáticas, essa abordagem visa aliviar o sintoma e tratar as causas envolvidas. O plano terapêutico pode incluir acompanhamento médico, uso criterioso de medicamentos quando necessário, orientação sobre atividade física e mudanças no estilo de vida, associados a terapias integrativas.
Esse modelo favorece um tratamento mais individualizado, respeitando as necessidades e limites de cada pessoa. Afinal, a abordagem não é única, mas personalizada em função das condições que cada um apresenta.
Um dos principais benefícios da medicina integrativa é a redução da dependência exclusiva de medicamentos, especialmente em casos de dor crônica. Muitas terapias complementares ajudam a aliviar a dor, diminuir a tensão muscular, melhorar o sono e reduzir o estresse.
Além disso, o paciente tende a participar mais ativamente do próprio tratamento, desenvolvendo maior consciência corporal e emocional. Isso contribui para resultados mais duradouros e para a prevenção de novas crises de dor.
Também há o fortalecimento do vínculo entre profissional de saúde e paciente, com escuta qualificada e acompanhamento contínuo. Por isso, a medicina integrativa é uma excelente opção no tratamento de dores somáticas. Ela tem uma visão mais completa e atua na base do problema, considerando tudo o que pode favorecer os desconfortos.
Saiba mais: Dores somáticas e saúde emocional no envelhecimento
As dores somáticas são aquelas que se originam nos músculos, ossos, articulações e tecidos do corpo, geralmente, bem localizadas.
A medicina integrativa trata as dores somáticas por meio da associação entre tratamentos médicos convencionais e terapias complementares, com foco no cuidado global do paciente.
Sim. Ela pode ajudar a reduzir a intensidade e a frequência da dor, especialmente quando associada a mudanças no estilo de vida.
Acupuntura, fisioterapia integrativa, técnicas de relaxamento, mindfulness, práticas corporais e terapias manuais.
Porque essa combinação amplia as opções terapêuticas, melhora o controle da dor e promove mais qualidade de vida.
A Doença de Alzheimer é uma condição neurodegenerativa que provoca mudanças no cérebro. Com o passar do tempo, altera a memória, o comportamento e a autonomia, transformando também a rotina e as relações do dia a dia.

A Doença de Alzheimer é um tipo de demência progressiva que afeta especialmente a memória, o comportamento e a autonomia da pessoa. Embora seja mais comum em idosos, não faz parte do processo natural de envelhecimento.
Na verdade, essa condição resulta de alterações físicas no cérebro. Pouco a pouco, elas interferem na forma como o indivíduo pensa, sente, se organiza e se relaciona com o mundo ao redor.
Entender essas mudanças é fundamental para reconhecer sintomas, buscar ajuda e adaptar a rotina com segurança e qualidade de vida. Neste artigo, você vai entender como essa doença afeta o cérebro e o dia a dia da pessoa. Acompanhe!
A Doença de Alzheimer provoca uma série de alterações estruturais e funcionais no cérebro. As mais conhecidas são o acúmulo de proteínas anormais, que formam placas e emaranhados entre os neurônios.
Essas estruturas prejudicam a comunicação entre as células nervosas, dificultam o envio de informações e levam à morte progressiva dos neurônios. À medida que essas alterações avançam, regiões específicas do cérebro passam a ser mais afetadas.
A primeira delas costuma ser o hipocampo, área essencial para a formação de novas memórias. Por isso, os sintomas iniciais da Doença de Alzheimer geralmente envolvem esquecimentos recentes, como repetir perguntas ou não lembrar compromissos do dia.
Com o tempo, outras áreas também são impactadas. O comprometimento no córtex cerebral, por exemplo, afeta o raciocínio, a linguagem, o planejamento de tarefas e o julgamento. Já alterações em regiões ligadas às emoções e ao comportamento podem provocar irritabilidade, apatia ou mudanças de personalidade.
Essas transformações físicas explicam por que o Alzheimer não pode ser tratado apenas como uma questão de “memória fraca”. Essa é uma condição complexa que modifica a maneira como a pessoa percebe e reage ao ambiente.
As alterações cerebrais provocadas pela doença de Alzheimer refletem diretamente no cotidiano, interferindo em diferentes capacidades. Na cognição, a pessoa pode ter dificuldade para guardar informações recentes, organizar pensamentos, compreender conversas e tomar decisões simples.
Com o avanço da doença, perde-se também a capacidade de reconhecer lugares familiares, seguir rotinas e interpretar situações do dia a dia. As mudanças comportamentais são comuns nessa condição e variam de pessoa para pessoa.
Entre as mais frequentes estão irritabilidade, ansiedade, desconfiança, agitação e, em alguns casos, tristeza. Além disso, pode surgir um quadro de apatia, quando o indivíduo perde o interesse por atividades antes prazerosas.
Já a perda de autonomia acontece de forma gradual. No início, a pessoa ainda mantém independência, mas já pode apresentar dificuldades em tarefas que exigem mais organização, como administrar contas, lembrar medicamentos ou gerenciar compromissos. Com o tempo, atividades básicas, como tomar banho e vestir-se, começam a exigir supervisão ou ajuda.
À medida que a doença avança, a rotina do paciente se transforma. Ele pode esquecer se já almoçou, ter dificuldade para escolher roupas adequadas ou se confundir durante banhos e refeições. A organização do lar e o acompanhamento de compromissos médicos passam a depender da família ou de cuidadores.
No ambiente de trabalho, o impacto costuma surgir cedo, pois o declínio cognitivo interfere diretamente em tarefas que exigem atenção, planejamento e memorização. Muitas pessoas têm queda de desempenho, dificuldade para aprender novas funções ou acompanhar o ritmo da equipe. Isso acaba levando ao afastamento profissional.
Na vida social, o paciente pode começar a evitar encontros por sentir-se confuso, inseguro ou por não acompanhar conversas com a mesma facilidade. Essa tendência ao isolamento é comum, mas deve ser observada com cuidado, pois a interação é um dos fatores que ajudam a manter o cérebro ativo e o humor equilibrado.
Identificar os primeiros sintomas do Alzheimer é fundamental para buscar avaliação médica e iniciar o tratamento o quanto antes. Embora ainda não exista cura, intervenções precoces ajudam a retardar o avanço da doença e preservar a qualidade de vida por mais tempo.
O Alzheimer está ligado ao acúmulo anormal de proteínas no cérebro, que prejudicam a comunicação entre os neurônios e levam à degeneração progressiva dessas células.
Os sintomas iniciais incluem esquecimentos frequentes, dificuldade para aprender novas informações, confusão em tarefas simples e mudanças de comportamento ou humor.
O Alzheimer costuma aparecer após os 65 anos, mas pode surgir antes disso em casos mais raros, chamados de Alzheimer de início precoce.
Manter hábitos saudáveis, como atividade física, alimentação equilibrada, controle de doenças crônicas, estímulo cognitivo e socialização, ajuda a reduzir o risco.
O diagnóstico é clínico, feito por um especialista, e pode ser complementado por testes cognitivos, exames de sangue e de imagem, como ressonância magnética ou tomografia.
A saúde intestinal é um pilar fundamental do bem-estar, especialmente na população idosa, que apresenta maior vulnerabilidade a desequilíbrios da microbiota. Entre esses distúrbios, a disbiose intestinal merece atenção especial, pois pode agravar doenças crônicas, comprometer a imunidade e impactar significativamente a qualidade de vida.

A disbiose intestinal é caracterizada por um desequilíbrio na microbiota. Essa doença ocorre quando há predominância de microrganismos potencialmente patogênicos em detrimento das bactérias benéficas.
Logo, os médicos precisam saber como tratar a disbiose intestinal da maneira correta para garantir a segurança e o bem-estar do paciente. Logo, entender suas causas e manifestações é o primeiro passo para um tratamento seguro e eficaz.
Neste conteúdo você verá como diagnosticar a disbiose intestinal e quais são as abordagens clínicas para realizar o manejo correto dessa condição. Boa leitura!
Essa doença causa sintomas digestivos, como distensão abdominal, diarreia ou constipação. Mas, também pode influenciar aspectos metabólicos, imunológicos e até mesmo cognitivos.
Sendo assim, o diagnóstico da disbiose requer atenção clínica detalhada. Os sintomas citados, assim como fadiga, mudanças no apetite e alterações de humor, podem sinalizar desequilíbrio intestinal.
Contudo, a avaliação laboratorial é essencial para confirmar o diagnóstico e guiar a terapia. Para isso podem ser realizados diferentes procedimentos. Veja a seguir.
Uma investigação completa é importante porque a integração de achados clínicos e laboratoriais permite uma abordagem individualizada, o que é essencial para o sucesso do tratamento.
Para entender como tratar disbiose intestinal em idosos é fundamental compreender que o manejo da doença deve ser personalizado. Portanto, são considerados aspectos como comorbidades, uso de múltiplos medicamentos e vulnerabilidades do paciente.
De toda forma, há várias estratégias eficazes para esse tratamento. Veja!
Antes de tudo, é fundamental identificar e tratar causas que favorecem a disbiose intestinal. É o caso do uso prolongado de antibióticos, diabetes descompensada e sedentarismo.
O paciente é aconselhado a priorizar fibras, prebióticos e probióticos, além de alimentos fermentados como iogurte natural, kefir e kombucha. Em contrapartida, deve reduzir açúcares refinados e gorduras saturadas para restaurar o equilíbrio da microbiota.
Consiste na escolha de cepas específicas com comprovação científica, como Lactobacillus rhamnosus, Bifidobacterium lactis e Saccharomyces boulardii. A dose e duração devem ser individualizadas, observando a resposta clínica.
Não há como tratar a disbiose intestinal de forma eficaz adotando uma abordagem permanente. O ideal é fazer o acompanhamento periódico para ajustar intervenções, evitando a automedicação e o uso indiscriminado de suplementos.
A resposta para como tratar a disbiose intestinal em idosos está na combinação entre atenção clínica, diagnóstico preciso e estratégias terapêuticas individualizadas. Uma abordagem multidisciplinar é fundamental para restaurar o equilíbrio intestinal de forma segura e efetiva.
Saiba mais: Cérebro e Intestino: A Importância da Conexão para a Saúde
Sintomas como distensão abdominal, diarreia ou constipação, fadiga, alterações de apetite e humor podem indicar disbiose. Mas a avaliação médica é essencial.
Especialistas como gastroenterologistas, nutrólogos e clínicos gerais estão aptos a diagnosticar e manejar a disbiose.
Teste do microbioma intestinal, teste de hidrogênio expirado e dosagem de zonulina são os principais exames utilizados.
A disbiose pode contribuir para inflamação crônica, descompensação de doenças crônicas, alterações imunológicas e impacto na qualidade de vida.
Depende do quadro do paciente e das cepas com evidência científica, como Lactobacillus rhamnosus, Bifidobacterium lactis e Saccharomyces boulardii. A escolha deve ser feita por um profissional de saúde.
A homeopatia é uma forma de tratamento que busca estimular o equilíbrio natural do organismo, ajudando o corpo a reagir e se recuperar de doenças de maneira mais integral. Ela considera o indivíduo como um todo, e tem ganhado espaço como alternativa de tratamento reconhecida por órgãos de saúde.

A medicina moderna oferece diferentes abordagens terapêuticas, desde tratamentos farmacológicos e cirurgias até terapias complementares. É por isso que pacientes e profissionais têm procurado saber, entre outros temas, o que é homeopatia e como ela funciona.
Essa é uma das alternativas que permitem que médicos escolham a conduta mais adequada para cada paciente. Isso é feito considerando não só a doença, mas também o estilo de vida da pessoa e suas preferências pessoais.
Assim, a homeopatia se destaca como uma prática médica que valoriza o equilíbrio do organismo e o tratamento individualizado. Neste conteúdo, você aprenderá um pouco mais sobre ela. Continue lendo!
A homeopatia é um sistema terapêutico criado pelo médico alemão Samuel Hahnemann, no final do século XVIII. Ela se baseia no princípio de que “semelhante cura semelhante”. Ou seja, uma substância capaz de causar determinados sintomas em uma pessoa saudável pode, em doses muito pequenas , ajudar a tratar esses mesmos sintomas em alguém doente.
Esse método utiliza medicamentos altamente diluídos e dinamizados, preparados a partir de substâncias naturais de origem vegetal, mineral ou animal. O objetivo é estimular a capacidade do corpo de restabelecer seu equilíbrio interno.
No Brasil, a homeopatia é reconhecida como especialidade médica desde 1980 pelo Conselho Federal de Medicina (CFM). Também é regulada pela Agência Nacional de Vigilância Sanitária (Anvisa). Isso garante segurança na produção e prescrição dos medicamentos homeopáticos, que devem seguir critérios rigorosos de qualidade.
Além de entender o que é homeopatia, é importante compreender de que maneira é feito esse tipo de tratamento. Afinal, ele difere de forma significativa dos métodos convencionais.
O tratamento homeopático começa com uma consulta detalhada, em que o médico considera os sintomas físicos e os aspectos emocionais e comportamentais do paciente. Com base nesse conjunto de informações, é escolhido o medicamento mais adequado para aquele perfil individual.
Os medicamentos homeopáticos são preparados por meio de um processo de diluição e agitação, chamado de dinamização. Ele visa preservar a essência da substância original, minimizando seus possíveis efeitos tóxicos.
A lógica da homeopatia é estimular o organismo a reagir, não suprimindo sintomas, mas fortalecendo o corpo para que ele recupere o equilíbrio por conta própria. Por isso, o tratamento tende a ser gradual, com resultados percebidos ao longo do tempo e de acordo com a resposta individual de cada paciente.
A homeopatia pode ser usada em diferentes condições, tanto agudas quanto crônicas, mas sempre com orientação médica. Como dito, o foco é tratar o paciente como um todo.
Por exemplo: duas pessoas com a mesma queixa, como insônia ou enxaqueca, podem receber medicamentos distintos. Isso porque o tratamento vai depender de suas características físicas e emocionais. Assim, ele é totalmente personalizado.
É por isso que se diferencia dos métodos convencionais. Afinal, nos tratamentos farmacológicos, costumam ser recomendados os mesmos medicamentos para tratar certos sintomas ou doenças, com possíveis variações apenas na dosagem.
Mas a homeopatia vê além de tudo isso. Assim, ela tende a oferecer algo um pouco mais abrangente, percebendo o paciente por completo e permitindo que seu organismo se cure de uma forma mais natural.
Além disso, por utilizar substâncias em doses muito pequenas, os medicamentos homeopáticos apresentam baixo risco de efeitos colaterais. Com isso, podem ser usados como complemento de outros tratamentos, desde que com acompanhamento profissional.
Ficou claro o que é homeopatia? Essa abordagem visa compreender o paciente em sua totalidade, respeitando o ritmo e as particularidades de cada organismo. Seu papel no tratamento de doenças está justamente em promover o equilíbrio e o fortalecimento das defesas naturais, de forma segura e individualizada.
A homeopatia é um sistema terapêutico que estimula o organismo a se equilibrar, podendo ser utilizado no cuidado de doenças agudas e crônicas, além de auxiliar no bem-estar geral.
A fitoterapia utiliza extratos de plantas em concentrações ativas, enquanto a homeopatia usa substâncias naturais altamente diluídas, seguindo o princípio dos semelhantes.
Ele é preparado por meio de sucessivas diluições e agitações de uma substância natural, processo chamado de dinamização, que busca potencializar o efeito terapêutico e reduzir a toxicidade.
O tempo de resposta varia conforme o organismo e a condição tratada. Em geral, o tratamento é gradual e visa resultados duradouros.
É um produto obtido a partir de substâncias naturais de origem vegetal, mineral ou animal, preparado de acordo com técnicas específicas e regulamentadas pela Anvisa.